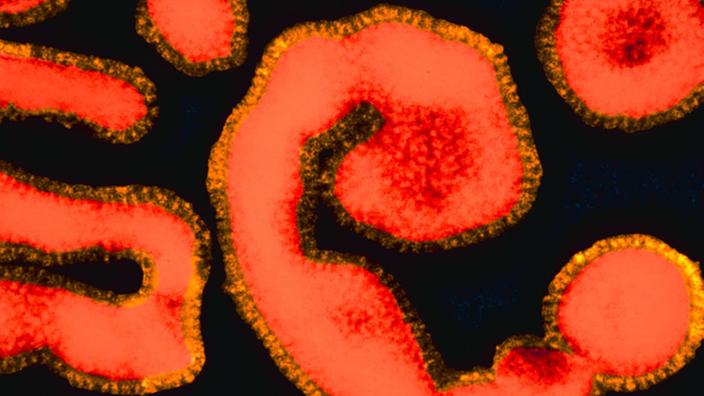
Viren
Grippeviren
Die Grippe ist eine Infektionskrankheit und im schlimmsten Fall tödlich. Während sich der Körper gegen viele Krankheiten immunisieren kann, ist er gegen die Grippewellen oft machtlos. Denn das Influenzavirus ist äußerst wandlungsfähig.
Von Inka Reichert, Johannes Eberhorn
Grippeviren lieben die Winterluft
Die Grippe verbreitet sich für gewöhnlich über Tröpfcheninfektion, zum Beispiel durch Husten oder Niesen, oder auch durch direkten Kontakt. Das Virus überlebt vor allem dann außerhalb des Körpers, wenn das Wetter länger kalt und trocken ist.
Die Grippewellen treten in gemäßigten Klimazonen daher meist im Winter auf. Die Weltgesundheitsorganisation (WHO) geht weltweit von drei bis fünf Millionen ernsten Influenzafällen pro Jahr aus, zwischen 250.000 und 500.000 Menschen sterben daran.
Influenza-A-Viren führen unter den Viren zu den meisten Sterbefällen. Sie können große Grippeepidemien bis hin zu Pandemien auslösen und sind durch schwere Krankheitsverläufe gekennzeichnet. Von Pandemien sprechen Forscher dann, wenn sich ein Virus in mehreren Ländern ausbreitet.
Auch die Influenza-B-Viren können sich schnell verbreiten, sie rufen aber in der Regel nur leichte bis mittelschwere Erkrankungen hervor. Die Infektionen, die Influenza-C-Viren verursachen, verlaufen in der Regel harmlos.
Eindringling in Atemwegszellen
Der Influenzaerreger gerät über die Nase oder den Mund in den Körper. Er befällt die Schleimhäute der Atemwege. Wie andere Viren ist auch das Grippevirus auf Wirtszellen angewiesen, um sich zu vermehren.
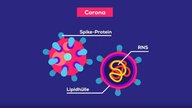
Das Influenzavirus trägt dazu auf seiner Oberfläche zwei Eiweiße: Hämagglutinin (H) und Neuraminidase (N). Es setzt zunächst das H-Eiweiß ein, um in den Wirt – etwa eine Atemwegszelle – zu gelangen.
Das Hämagglutinin reagiert mit dem Rezeptor der Zelle, das heißt es dockt an der Zelle an und öffnet sie so für das Virus. In seinem neuen Zuhause angekommen, schleust der Erreger nun sein Erbmaterial in den Zellkern und lässt die Zelle nach diesem Bauplan neue Viren herstellen.
Um die Zelle anschließend wieder verlassen zu können, setzen die Viren das N-Eiweiß ein, das die Zellhülle zerstört. Die Zelle bricht auf und entlässt die Viren in ihre Umgebung. Der Erreger breitet sich so weiter im Körper aus.
Nach einer Infektion mit Grippeviren wird die körpereigene Abwehr mobilisiert. Die Antikörper im Blut neutralisieren das Virus, wenn ihnen dieses bereits durch eine frühere Erkrankung bekannt ist. Genau an dieser Stelle zeigt sich jedoch die Tücke des Influenza-A-Virus: Der Virustyp ist wandelt sich stetig.
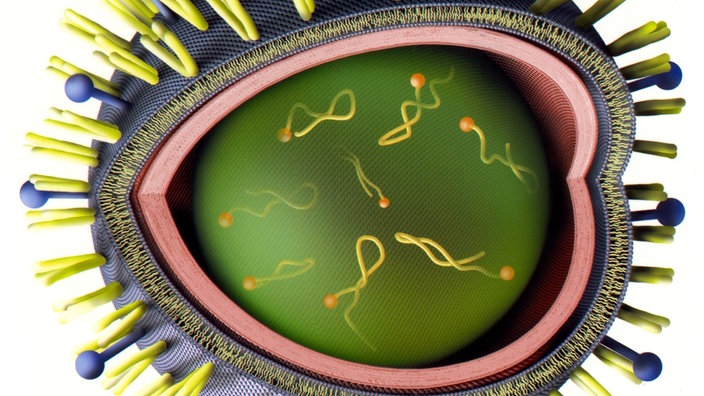
Modell eines Grippevirus
Das Virus trickst die Abwehr aus
In jedem Vermehrungszyklus verändert sich das Erbgut der Viren: Mindestens ein Gen mutiert. Das Phänomen bezeichnen Forscher als Antigendrift. Diese führt dazu, dass sich die Eiweiße auf der Oberfläche des Erregers verändern. Es entstehen neue Varianten des Virus. Sie sind zwar mit dem ursprünglichen Virus verwandt, haben aber veränderte Eigenschaften.
Das Virus trickst so das Immunsystem aus: Der Körper muss nun wieder neue Abwehrkräfte bilden, die das Virus erkennen und angreifen können. Auch die Impfstoffe müssen daher ständig an die neuen Varianten angepasst werden. Sonst könnte es zu Epidemien kommen, weil die Bevölkerung nicht die notwendigen Antikörper zur Abwehr hat.
Es können auch neue Virussubtypen entstehen: Verschiedene Virentypen tauschen ganze Teile ihres Erbmaterials aus. Antigenshift nennen Forscher das. Dazu kann es etwa kommen, wenn zwei Viren gleichzeitig eine Zelle befallen.
Vor allem Schweine sind häufig Wirte für einen derartigen Virenmix. Durch den Antigenshift können Erreger entstehen, die zuvor noch nicht im Menschen vorgekommen sind – und die sich daher ungehindert ausbreiten können.
Wissenschaftler klassifizieren die neuen Subtypen, damit diese unterschieden werden können. So heißt ein Influenzavirus beispielsweise "A/H1N1/New Caledonia/20/99". Das "A" bezeichnet den Virustyp und "H1N1" steht für die Subtypen der Eiweiße Hämagglutinin und Neuraminidase.
Am Ende wird die Variante des Virus angegeben – mit dem Ort der Entdeckung, einer laufenden Nummer und dem Entdeckungsjahr.
Durch Pandemien starben bereits Millionen
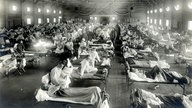
Im 20. Jahrhundert hat sich das Influenza-A-Virus dreimal massiv verändert und zwar hauptsächlich in seiner H-Komponente. Die Folge waren stets Pandemien, die mehrere Millionen Menschen töteten, etwa die "Spanische Grippe" von 1918/19.
Das jüngste Auftreten eines neuen Subtyps gab es 1997, 2003 und 2005 in Asien. Dort brach Influenza A/H5N1 aus, ein Virus, das von Vögeln auf Menschen übertragen wurde und daher unter dem Namen "Vogelgrippe" geläufig ist. Eine Pandemie mit vielen Opfern konnte bisher verhindert werden.

Vögel können das Grippevirus übertragen
Anders als bei der Schweinegrippe: Im Frühjahr 2009 kam es zur Pandemie, die Forscher schon länger erwartet hatten. Ihren Ursprung hat die Schweinegrippe, auch Neue Grippe genannt, in Mexiko. Das Virus ist eine neue Variante des Typs H1N1, der sowohl in Menschen als auch in Schweinen und Vögeln vorkommen kann.
Bereits im April forderte der Erreger innerhalb weniger Wochen 60 Todesopfer. Im Juni 2009 erklärte die WHO die Schweinegrippe offiziell zur Pandemie, weil sie sich in 74 Ländern ausgebreitet hatte. Nach mehr als einem Jahr, im August 2010, wurde die Pandemie wieder für beendet erklärt.
Nach einer Studie im Auftrag der Weltgesundheitsorganisation starben weltweit mindestens 203.000 Menschen weltweit an der Schweinegrippe. Es könnten sogar bis zu 400.000 gewesen sein, wie das internationale Forscherteam berichtet.
Am schwerwiegendsten verlief die Krankheit bei Menschen in Mexiko, Argentinien und Brasilien. Weitaus geringer war dagegen die Mortalität in Australien und dem größten Teil Europas und damit auch in Deutschland. Schließlich verlief die Schweinegrippe hierzulande sogar milder als die jährlich wiederkehrende Grippewelle.
(Erstveröffentlichung: 2013. Letzte Aktualisierung: 19.07.2019)
Quelle: WDR